Prostat, erkek vücudundaki en çok konuşulan ama belki de en az anlaşılan organlardan biridir. Mesanenin hemen altında, idrar kanalını çepeçevre saran bu küçük bez, 40’lı yaşlardan sonra pek çok erkeğin hayatında başrol oynamaya başlar. Neden mi? Çünkü yaş ilerledikçe prostat bezinde çeşitli değişiklikler meydana gelir ve bu değişiklikler, tuvalete gitme alışkanlıklarından cinsel yaşama kadar günlük hayatın birçok alanını etkileyebilir.
Prostat hastalıklarını, tıpkı bir tiyatro oyunundaki üç perde gibi düşünebilirsiniz. Her birinin kendine özgü karakteri, gelişimi ve çözüm yolları vardır:
- Birinci Perde: Benign Prostat Hiperplazisi (BPH – İyi Huylu Prostat Büyümesi)
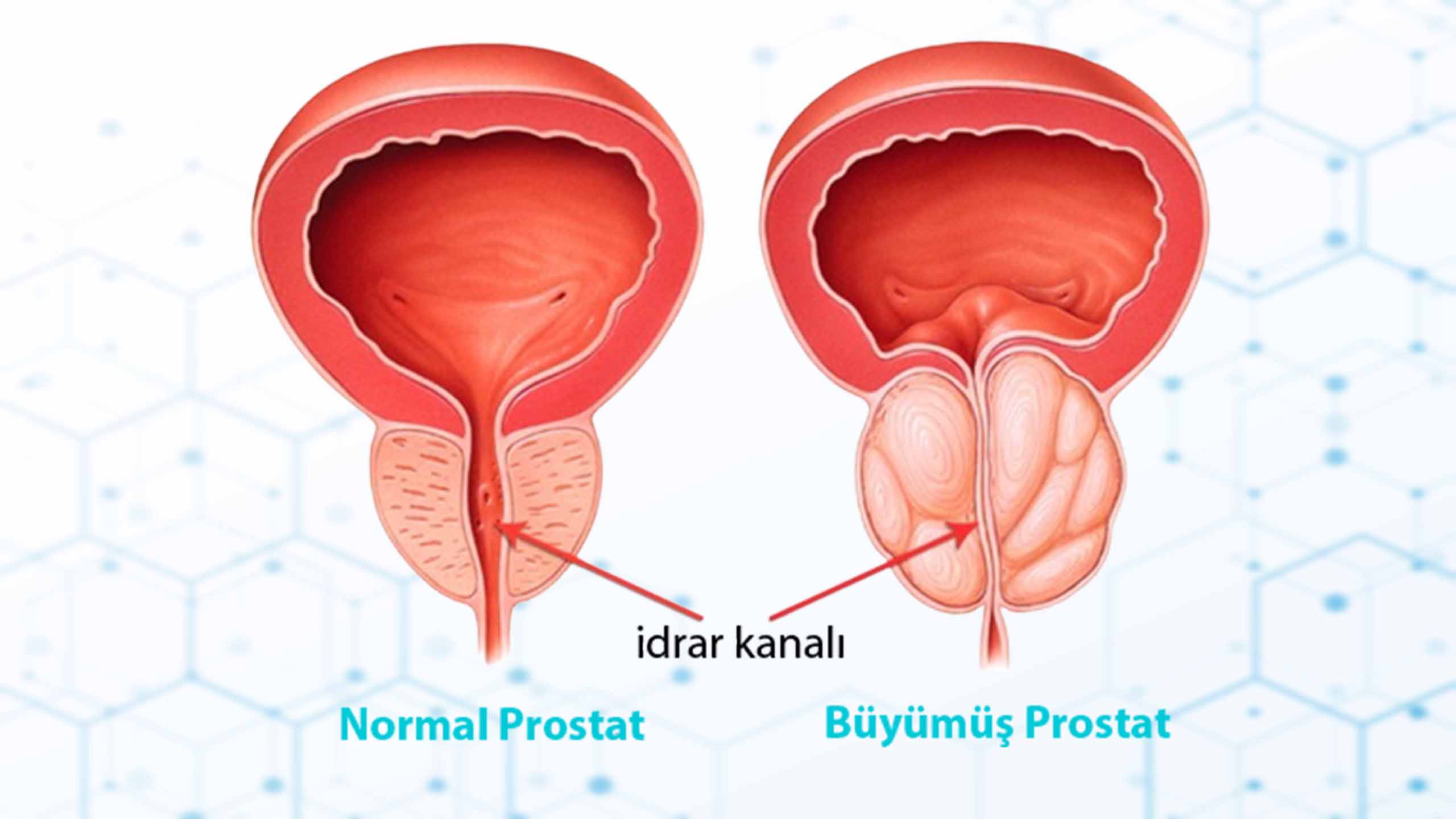
Bu, prostat sahnesinin en sık karşılaşılan oyuncusudur. Adından da anlaşılacağı gibi “benign” yani iyi huyludur, kansere dönüşmez. Prostat bezinin, tıpkı yaşlanan bir ağacın gövdesinin kalınlaşması gibi, hücre sayısının artmasıyla büyümesidir. 50 yaşındaki erkeklerin yaklaşık yarısında, 80 yaşındakilerin ise neredeyse %90’ında görülür. Büyüyen prostat, idrar kanalını sıkıştırarak “alt üriner sistem semptomları” dediğimiz idrar şikayetlerine yol açar.
- İkinci Perde: Prostatit (Prostat İltihabı)
Prostat sahnesinin en ateşli, en huzursuz karakteridir. Prostat bezinin çeşitli nedenlerle iltihaplanmasıdır. Genç ve orta yaşlı erkeklerde daha sık görülür – evet, prostat sorunları sadece yaşlılara özgü değildir! Prostatit, akut (ani başlangıçlı) veya kronik (uzun süreli) olabilir; bakteriyel (mikropların neden olduğu) veya bakteriyel olmayan (sinir sistemi veya bağışıklık sistemi kaynaklı) türleri vardır. Her biri farklı belirtiler gösterir ve farklı tedavi yaklaşımları gerektirir.
- Üçüncü Perde: Prostat Kanseri
Prostat sahnesinin en çok korkulan, ama erken teşhis edildiğinde genellikle başarıyla tedavi edilebilen karakteridir. Prostat bezindeki hücrelerin kontrolsüz çoğalmasıyla oluşan kötü huylu bir tümördür. Cilt kanserinden sonra erkeklerde en sık görülen kanser türüdür. Risk, yaşla birlikte artar; 50 yaş altında nadir görülürken, 65 yaş üstünde tanı oranları belirgin şekilde yükselir. Aile öyküsü, genetik faktörler ve bazı yaşam tarzı alışkanlıkları risk faktörleri arasındadır.
Prostat Hastalıkları Nedir ve Vücudumuzda Prostat Nerede Bulunur?
Prostat hastalıklarını kavrayabilmek için öncelikle bu organın vücuttaki yerini ve görevini anlamak gerekir. Prostat bezi, mesanenin yani idrar kesesinin hemen altında konumlanmış, idrarı vücut dışına taşıyan kanalı (üretra) bir yüzük gibi çepeçevre saran fibromüsküler bir salgı organıdır. Normal şartlar altında, genç bir erkekte yaklaşık bir kestane büyüklüğünde ve ortalama yirmi gram ağırlığındadır. Prostatın temel fizyolojik görevi, üremeye yardımcı olmaktır. Spermin hareketliliğini destekleyen ve canlı kalmasını sağlayan, aynı zamanda prostat spesifik antijen (PSA) gibi enzimleri barındıran meninin önemli bir kısmını bu bez üretir.
Prostat bezi tek tip bir dokudan oluşmaz; farklı anatomik bölgelere, yani zonlara ayrılır. Hastalıkların köken aldığı yerler genellikle bu zonlara göre değişiklik gösterir. Örneğin iyi huylu prostat büyümesi üretrayı saran iç kısımdaki “transizyonel zon” adı verilen bölgeden başlarken, prostat kanserlerinin çok büyük bir kısmı prostatın en dış kabuğunu oluşturan “periferik zon” bölgesinden gelişir. Bu bölgesel farklılıklar, şikayetlerin türünü belirlediği gibi görüntüleme yöntemleriyle hastalığın tespit edilmesinde de yol gösterici bir harita sunar.
Prostat Hastalıkları Gelişiminde Yaşlanmanın Etkisi Nedir?
İnsan vücudundaki her organ gibi prostat bezi de yaşlanma sürecinden doğrudan etkilenir. Özellikle kırklı yaşlardan itibaren erkeklik hormonlarındaki doğal değişimler hücresel düzeyde bir hareketlilik başlatır. Testosteron hormonunun vücuttaki enzimler aracılığıyla daha aktif bir form olan dihidrotestosterona dönüşmesi, prostat hücrelerine sürekli bir çoğalma sinyali gönderir. Ayrıca ilerleyen yaşla birlikte değişen östrojen ve testosteron dengesi de bu büyümeyi destekler.
Hücre sayısındaki bu artış, prostatın hacimsel olarak büyümesiyle sonuçlanır. Ancak asıl sorun prostatın sadece gramaj olarak ağırlaşması değildir. Prostat büyüdükçe, tam içinden geçen idrar kanalına dışarıdan fiziksel bir baskı uygulamaya başlar. Tıpkı üzerinden arabayla geçilen bir bahçe hortumunun su akışını kesmesi gibi, idrar kanalı sıkıştıkça mesane idrarı dışarı atmakta zorlanmaya başlar. Yaşla birlikte ilerleyen bu mekanik sıkışma, prostat hastalıklarının en yaygın belirtilerinin temelini oluşturur.
İyi Huylu Prostat Büyümesi Olarak Bilinen Prostat Hastalıkları Türü Nedir?
Benign Prostat Hiperplazisi, halk arasındaki adıyla iyi huylu prostat büyümesi, yaşlanan erkeklerde en sık karşılaşılan sağlık sorunudur. İstatistiklere bakıldığında elli yaşın üzerindeki erkeklerin yarısında, seksen yaşın üzerindekilerin ise neredeyse tamamında hücresel düzeyde prostat büyümesi görülür. Bu duruma iyi huylu denmesinin sebebi, büyüyen hücrelerin kanser hücreleri gibi çevre dokulara yayılma veya başka organlara sıçrama eğilimi göstermemesidir.
Bu büyüme süreci sadece yapısal bir irileşme değil oldukça dinamik bir süreçtir. Prostatın iç kısımlarındaki bez ve bağ dokusu hücreleri çoğaldıkça idrar yolu daralır ve mesane çıkışında bir tıkanıklık meydana gelir. İdrarı bu daralmış kanaldan atmaya çalışan idrar kesesi, zamanla zorlanmaya ve yorulmaya başlar. Bu hücresel artış ve yarattığı tıkanıklık, hastanın günlük hayatını sekteye uğratan idrar yolu şikayetlerini ortaya çıkarır.
İyi Huylu Prostat Büyümesinin Neden Olduğu Tıkayıcı Şikayetler Nelerdir?
Prostat büyümesinin yarattığı şikayetler, idrar kanalının fiziksel olarak daralmasına bağlı olarak ortaya çıkan mekanik sorunlardır. Daralan kanal, idrarın rahatça dışarı atılmasını engeller. Günlük hayatı oldukça zorlaştıran bu tıkayıcı şikayetler şunlardır:
- İdrar akış hızında zayıflama
- İdrar kalınlığında incelme
- İdrara başlamada bekleme süresinin uzaması
- Kesik kesik idrar yapma
- İşeme bittikten sonra damlamaların devam etmesi
- Ikınarak veya karın kaslarını sıkarak idrar yapma ihtiyacı
- Tuvaletten çıkıldığında mesaneyi tam boşaltamama hissi
İyi Huylu Prostat Büyümesinin Neden Olduğu Uyarıcı Şikayetler Nelerdir?
Uyarıcı şikayetler, mesanenin tıkanıklığa verdiği tepki sonucunda oluşur. Sürekli zorlanan mesane kası zamanla kalınlaşır, esnekliğini yitirir ve çok daha hassas hale gelir. Bu durum idrar depolama fonksiyonunu bozarak hastayı sürekli alarma geçirir. Hastanın sosyal yaşamını kısıtlayan ve uykusunu bölen uyarıcı şikayetler şunlardır:
- Gün içinde çok sık idrara çıkma
- Geceleri idrar yapmak için uykudan uyanma
- Ani ve şiddetli idrar sıkışması
- Tuvalete yetişememe endişesi
- İdrar yaparken yanma
- İdrar yolu boyunca sızı hissi
Tedavi Edilmeyen Prostat Hastalıkları Hangi Ciddi Sonuçlara Yol Açar?
Prostat büyümesi sadece tuvalet alışkanlıklarını değiştiren, yaşam kalitesini bozan basit bir durum olarak görülmemelidir. Tıkanıklık uzun süre devam ettiğinde, üriner sistemin geri kalanında kalıcı ve bazen geri döndürülemez hasarlar meydana gelebilir. Sürekli yüksek basınçla çalışan mesane kası zamanla iflas edebilir. Tam boşaltılamayan idrar ise bakteriler için mükemmel bir üreme ortamı yaratır. Gerekli müdahaleler yapılmadığında ortaya çıkabilecek bazı ciddi sonuçlar aşağıdaki gibidir:
- Mesane duvarında dışa doğru kesecik oluşumu
- Mesane kasılma yeteneğinin tamamen kaybı
- İyileşmeyen kronik idrar yolu enfeksiyonları
- İdrar kesesi içinde taş oluşumu
- İdrarda gözle görülür kanama atakları
- Geri tepen idrar nedeniyle böbreklerde şişme
- Diyaliz gerektirebilecek ilerleyici böbrek yetmezliği
Prostat Hastalıkları Tedavisinde Ameliyatsız Prostat Arter Embolizasyonu Nedir?
Geçmiş yıllarda, ilaç tedavisinin yetersiz kaldığı iyi huylu prostat büyümesi vakalarında tek çözüm yolu cerrahi operasyonlardı. Prostatın idrar kanalından girilerek kazındığı veya açık ameliyatla alındığı bu yöntemler etkili olsa da beraberinde bazı riskler getirir. Genel anestezi gerekliliği, operasyon sırasındaki kanama riski ve hastaların en çok çekindiği meninin geriye kaçması veya sertleşme kaybı gibi cinsel fonksiyon bozuklukları, tıp dünyasını çok daha az yıpratıcı alternatifler aramaya itmiştir.
İşte bu noktada girişimsel radyolojinin sunduğu Prostat Arter Embolizasyonu devreye girer. Bu yöntem prostat dokusunu kesmek, yakmak veya vücuttan çıkarmak yerine, tamamen anjiyografik teknikler kullanarak organın kan damarlarını hedef alan ameliyatsız bir tedavi seçeneğidir. İşlem tamamen uyanıkken yapılır ve doğrudan prostatı küçültmeyi amaçlar. Özellikle anestezi alması riskli olan kalp hastaları, kan sulandırıcı ilaç kullananlar veya cinsel hayatını kesinlikle riske atmak istemeyen hastalar için son derece güvenli ve modern bir çözümdür.
Prostat Arter Embolizasyonu Adlı Prostat Hastalıkları Tedavisi Nasıl Uygulanır?
Bu ileri düzey tedavi, yüksek teknolojiyle donatılmış özel bir anjiyografi ünitesinde gerçekleştirilir. İşlem öncesinde hastaya genel anestezi verilmez, sadece giriş yapılacak olan kasık veya el bileği bölgesine lokal anestezi uygulanır. Yaklaşık iki milimetrelik çok küçük bir iğne deliğinden atardamarın içine girilerek özel kılıflar yerleştirilir. Bu noktadan itibaren, içinden milimetrenin onda biri inceliğinde olan mikrokateter adı verilen tüplerin ilerletildiği bir yolculuk başlar.
Girişimsel radyolog, bu incecik tüpleri pelvik bölgedeki damar ağının içinde yönlendirerek, doğrudan prostatı besleyen o çok küçük kılcal atardamarları bulur. Prostatın damar yapısı her insanda parmak izi gibi farklıdır ve bu damarlar oldukça kıvrımlıdır. Bu yüzden işlem sırasında cihaz üzerinde çalışan özel bir tomografi teknolojisi kullanılarak pelvis bölgesinin üç boyutlu haritası çıkarılır. Bu haritalama sayesinde kateterin ucunun sadece prostata gittiğinden, çevre organlara yönelmediğinden emin olunur.
Doğru pozisyon sağlandıktan sonra, mikrokateterin içinden mikroskobik boyutlarda, insan vücuduyla tamamen uyumlu sferik partiküller enjekte edilir. Bu partiküller prostatın incecik damarlarında tıkanıklık yaratarak dokunun kan akışını, yani beslenmesini keser. Kan gitmeyen ve beslenemeyen büyümüş prostat dokusu, zamanla canlılığını yitirir, yavaş yavaş büzüşür ve küçülmeye başlar. Prostat küçüldükçe, idrar yoluna yaptığı o sıkı baskı ortadan kalkar. İşlem bittikten sonra giriş yapılan küçük deliğe baskı uygulanır ve hasta birkaç saatlik dinlenmenin ardından yürüyerek aynı gün evine döner.
Prostat Arter Embolizasyonunun Geleneksel Prostat Hastalıkları Ameliyatlarına Göre Avantajları Nelerdir?
Ameliyatsız prostat küçültme işleminin cerrahi müdahalelere kıyasla sunduğu pek çok üstünlük bulunmaktadır. Hastanın vücut bütünlüğüne zarar vermeyen bu nazik yaklaşımın temel avantajları şunlardır:
- İşlem sırasında genel anestezi gerektirmemesi
- Vücutta herhangi bir kesi veya dikiş olmaması
- İşlem sırasında kanama riskinin bulunmaması
- İşlem sonrası hastanede yatış gerektirmemesi
- Hastanın normal günlük yaşamına çok hızlı dönmesi
- Ereksiyon ve sertleşme sorunlarına yol açmaması
- Meninin geriye idrar kesesine kaçmasına neden olmaması
- İdrar tutma kaslarına zarar vermediği için idrar kaçırma riski taşımaması
Prostat Kanseri Adlı Prostat Hastalıkları Türü Nedir ve Neden Sinsidir?
Prostat kanseri, iyi huylu büyümeden tamamen farklı bir mekanizmaya sahiptir. Prostat hücrelerinin genetik yapısında meydana gelen bozulmalar sonucunda hücrelerin kontrolsüz ve kuralsız bir şekilde çoğalarak tümör kitlesi oluşturması durumudur. Erkek popülasyonunda en sık karşılaşılan kanser türlerinden biridir ve hücresel kökeni genellikle prostatın en dış kabuğu olan periferik zondur.
Bu hastalığın en sinsi ve tehlikeli tarafı, erken evrelerinde hastaya hiçbir rahatsızlık hissettirmemesidir. Tümör, idrar kanalından çok uzakta, dış bölgelerde büyümeye başladığı için ilk aşamalarda idrar akışını bozmaz veya ağrı yapmaz. Belirtiler ancak kanser iyice büyüyüp prostatın dışına taştığında veya kemik gibi uzak organlara yayıldığında ortaya çıkar. Bu sebeple, hiçbir şikayeti olmasa dahi elli yaşını geçmiş her erkeğin düzenli olarak kanda PSA testi yaptırması ve muayene olması hayati bir gerekliliktir. Unutulmamalıdır ki PSA yüksekliği her zaman kanser anlamına gelmez; iltihap veya iyi huylu büyüme de bu değeri yükseltebilir. Kesin ayrım ileri görüntüleme teknolojileriyle yapılır.
Prostat Hastalıkları Teşhisinde Multiparametrik MR Neden Bir Devrimdir?
Eskiden kanda PSA değeri yüksek çıkan hastalara doğrudan ultrason eşliğinde körlemesine iğne biyopsisi yapılırdı. Ultrason cihazı, prostatın içindeki şüpheli kanser odaklarını net olarak gösteremediği için iğneler rastgele bölgelere saplanırdı. Bu durum var olan saldırgan bir kanserin ıskalanmasına veya tam tersine, hastaya hiçbir zaman zarar vermeyecek çok yavaş seyirli önemsiz kanserlerin tespit edilerek hastanın gereksiz yere ameliyat edilmesine neden olurdu.
Günümüzde girişimsel radyolojinin tanıdaki en güçlü silahı Multiparametrik Prostat MRG’dir. Bu teknoloji, prostatın adeta yüksek çözünürlüklü dijital ve hücresel bir haritasını çıkarır. İşlem sırasında sadece prostatın anatomik şekline bakılmaz; difüzyon adı verilen özel bir teknikle dokudaki su moleküllerinin hareketleri izlenir. Kanserli hücreler o kadar sıkı ve yoğun paketlenmiştir ki su moleküllerinin aralarında rahatça dolaşmasına izin vermezler. MR cihazı bu su sıkışıklığını yakalayarak kanserli alanı parlayan bir odak olarak işaretler. Ayrıca verilen kontrast maddenin tümörlü dokuya ne kadar hızlı girip çıktığı analiz edilerek kanserin karakteri hakkında çok değerli bilgiler elde edilir. Bu sayede gereksiz biyopsilerin önüne geçilirken, gerçekten tehlikeli olan tümörler asla gözden kaçmaz.
Prostat Hastalıkları Şüphesinde Nokta Atışı Yapan MR-TRUS Füzyon Biyopsi Nedir?
Multiparametrik MR sonucunda prostat dokusu içinde kanser açısından yüksek riskli şüpheli bir odak saptanırsa, bu bölgeden mutlaka parça alınarak laboratuvarda incelenmesi gerekir. Bu aşamada MR-TRUS Füzyon Biyopsi adı verilen akıllı hedefleme teknolojisi devreye girer. Bu sistemi, bilmediğiniz ve karanlık bir şehirde rastgele sokaklarda adres aramak yerine, akıllı telefonunuzdaki navigasyon sistemini kullanarak doğrudan hedefin kapısına gitmeye benzetebiliriz.
İşlemden önce, hastanın detaylı MR görüntüleri özel bir bilgisayar yazılımına yüklenir. İşlem sırasında ise radyolog ultrason ile prostatın canlı görüntülerini ekrana yansıtır. Füzyon cihazının üstün yazılımı, hastanın MR görüntüleri ile canlı ultrason görüntülerini dijital ortamda üst üste bindirerek birleştirir. Böylece normal şartlarda ultrasonda asla görülmeyen ama MR’da tespit edilen tehlikeli tümör, hekimin ekranında kırmızı bir hedef olarak belirir. Hekim, iğneyi sadece bu kırmızı hedefin tam merkezine yönlendirerek milimetrik hassasiyetle parça alır ve teşhisteki yanılma payı neredeyse sıfıra iner.
Prostat Hastalıkları Biyopsisinde Enfeksiyon Riskini Sıfırlayan Transperineal Yaklaşım Nedir?
Prostat biyopsisi yapılırken iğnenin prostata hangi yoldan ulaştığı, işlemin güvenliği açısından büyük bir önem taşır. Geleneksel yöntemde biyopsi iğneleri makat bölgesinden, yani bağırsak duvarından geçirilerek prostata batırılır. Ancak kalın bağırsakta milyonlarca bakteri yaşamaktadır ve iğnenin bu kirli alandan geçerek prostata girmesi, bakterilerin kana karışmasına yol açabilir. Verilen güçlü antibiyotiklere rağmen geleneksel yöntemde ciddi enfeksiyon ve kan zehirlenmesi riski her zaman mevcuttur.
Modern girişimsel radyoloji pratiğinde artık Transperineal Füzyon Biyopsi yöntemi öncelikli standart haline gelmiştir. Bu yeni yöntemde iğneler bağırsak duvarından kesinlikle geçmez. Giriş yeri olarak testis torbası ile anüs arasında kalan ve dışarıda yer alan cilt bölgesi kullanılır. Bu bölge işlem öncesinde özel solüsyonlarla tamamen sterilize edildiği için, iğneler bağırsak bakterileri ile hiçbir şekilde temas etmez. Enfeksiyon riski bu yöntemde yok denecek kadar azdır. Ayrıca bu temiz giriş yolu sayesinde, prostatın bağırsaktan çok uzakta olan ön kısımlarındaki zorlu tümörlere ulaşmak biyomekanik olarak çok daha kolay ve keskin bir şekilde gerçekleştirilir.
Prostat Kanseri Olan Prostat Hastalıkları İçin Ameliyatsız Fokal Tedaviler Nelerdir?
Prostat kanseri teşhisi konulması, her hastanın prostatının tamamen ameliyatla alınmasını veya haftalar süren radyoterapi seanslarına girmesini gerektirmez. Özellikle gelişmiş tarama yöntemleriyle çok erken evrede yakalanan, prostatın sadece küçük bir bölümünde sınırlı kalan ve saldırgan olmayan tümörler için “Fokal Tedaviler” adı verilen modern bir dönem başlamıştır. Fokal tedavi yaklaşımı, tüm organı feda etmek yerine sadece kanserli bölgeyi yok etmeyi amaçlar. Bu sayede prostatın geri kalanı, idrar tutma kasları ve cinselliği sağlayan sinirler tamamen korunur.
Girişimsel radyolojide en başarılı şekilde uygulanan fokal tedaviler Yüksek Yoğunluklu Odaklanmış Ultrason (HIFU) ve Kriyoablasyon yöntemleridir. HIFU tedavisinde, dışarıdan gönderilen güçlü ses dalgaları, tıpkı bir merceğin güneş ışığını tek noktada toplaması gibi tümörün üzerinde odaklanır. Bu odak noktasında saniyeler içinde çok yüksek bir ısı oluşur ve kanser hücreleri yakılarak yok edilir. Kriyoablasyonda ise tam tersi bir dondurma mekanizması kullanılır. Özel iğnelerle tümörün içine çok soğuk gazlar verilerek kanserli doku eksi kırk derecelere kadar dondurulur ve oluşan buz topu hücreleri parçalar. Her iki yöntem de vücutta herhangi bir kesi yapılmadan, görüntüleme cihazlarının rehberliğinde uygulanır ve hastalar ertesi gün olağan hayatlarına sorunsuzca dönebilirler.
Prostat İltihabı Olarak Bilinen Prostat Hastalıkları Türü (Prostatit) Nedir?
Prostat bezi sadece büyüyen veya kanser üreten bir organ değildir; aynı zamanda çeşitli faktörlere bağlı olarak iltihaplanabilir. Prostatit olarak adlandırılan bu tablo sadece ileri yaştaki erkekleri değil genç ve orta yaş grubundaki hastaları da sıkça etkiler. Prostatit, bakteriyel bir enfeksiyon sonucunda aniden ateşli bir şekilde başlayabileceği gibi, hiçbir bakteri bulunmaksızın aylarca süren sinsi bir pelvik ağrıya da dönüşebilir.
Bu hastalık, radyolojik görüntüleme açısından oldukça zorlu bir sınavdır. Çünkü iltihaplı dokular, MR incelemelerinde yapısal ve davranışsal olarak prostat kanserini çok iyi taklit eder. İltihaplı bölgeler de MR’da tıpkı saldırgan tümörler gibi suyu hapseden siyah lekeler şeklinde görünebilir. Bu noktada radyoloğun derin deneyimi kritik rol oynar; hücresel görüntüleri doğru yorumlayarak bunun bir kanser mi yoksa sadece prostatit mi olduğunu ayırt etmek, hastayı aylar süren gereksiz streslerden ve gereksiz biyopsi işlemlerinden kurtarır.
Prostatit Türündeki Prostat Hastalıkları Çeşitleri Nelerdir?
Prostat iltihabı hastanın şikayetlerine ve altta yatan nedene göre farklı alt gruplara ayrılır. Tedavi yaklaşımını tamamen değiştiren ve klinikte sık karşılaştığımız bu prostatit türleri şunlardır:
- Akut bakteriyel prostatit
- Kronik bakteriyel prostatit
- Kronik pelvik ağrı sendromu
- Belirti vermeyen asemptomatik prostatit
Girişimsel Radyoloji Prostat Hastalıkları Karar Sürecini Nasıl Yönetir?
Modern tıpta prostat hastalıklarının yönetimi, adeta kişiye özel dikilmiş bir elbise gibi her hasta için farklı planlanmalıdır. Her hastaya standart aynı tedaviyi uygulamak yerine; hastanın yaşı, genel sağlık durumu şikayetlerinin derecesi ve görüntüleme verileri bir bütün olarak ele alınmalıdır. Girişimsel radyoloji, sahip olduğu üstün görüntüleme gücü ve ameliyatsız tedavi yöntemleriyle bu sürecin tam kalbinde yer alır.
Eğer hastanın sorunu iyi huylu prostat büyümesiyse ve ilaçlar fayda etmiyorsa, hastaya zorlu bir cerrahi önermeden önce mutlaka konforlu ve güvenilir Prostat Arter Embolizasyonu seçeneği değerlendirilmelidir. Eğer hastada kanser şüphesi varsa, körlemesine biyopsi yapmak yerine Multiparametrik MR ile dokunun haritası çıkarılmalı ve sadece gerekliyse steril Transperineal Füzyon Biyopsi ile parça alınmalıdır. Erken evre kanserlerde ise hastanın yaşam kalitesini koruyan fokal tedaviler her zaman masada olmalıdır.

Dr. Ali Yurtlak, 1996 yılında Çukurova Üniversitesi Tıp Fakültesi’nden mezun olmuş ve radyoloji uzmanlık eğitimini İstanbul Sadi Konuk Eğitim ve Araştırma Hastanesi’nde tamamlamıştır. Girişimsel Radyoloji alanında 20 yılı aşkın deneyime sahip olan Dr. Yurtlak, minimal invaziv ve anjiyografik tedavilerde uzmanlaşmıştır.
Kariyeri boyunca 5000’den fazla hastaya başarılı tedavi uygulamış, 3500’ü aşkın girişimsel işlem gerçekleştirmiştir. Günümüzde BHT CLINIC İstanbul Tema Hastanesi’nde aktif olarak görev yapan Dr. Yurtlak, damar ve organ hastalıklarında tanısal ve tedavi amaçlı girişimsel radyolojik yöntemlerle hastalarına modern, güvenli ve etkili çözümler sunmaktadır.